НАША ЦЕЛЬ СВОЕВРЕМЕННАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЯ!
При возникновении вопроса обращайтесь к нам. У нас Вы оперативно сможете получить первичную консультацию и при необходимости, в кратчайшие сроки пройти лечение. С нашими научными трудами по данной тематике Вы можете ознакомиться
в разделе – Наши работы
Хроническое воспаление предстательной железы, описанное впервые более ста лет назад, остается в настоящее время весьма распространенным.
Сведения о частоте обнаружения хронического простатита противоречивы. Наиболее достоверными представляются данные о наличии хронического воспаления простаты у 10—15% практически здоровых мужчин и примерно у 35-40% урологических больных.
В настоящее время хронический неспецифический простатит рассматривается как воспалительное заболевание инфекционного генеза с возможным присоединением аутоиммунных нарушений, характеризующееся поражением как паренхиматозной, так и интерстициальной ткани предстательной железы.
I. Специфические возбудители (гонококки, влагалищные трихомонады, микобактерии туберкулеза).
II. Неспецифические возбудители (бактерии, грибы, вирусы, микоплазмы, хламидии, L-формы бактерий).
III. Смешанная инфекция.
IV. Абактериальный хронический простатит.
Значение инфекции как этиологического фактора хронического простатита является, общепризнанным. Чаще всего при хроническом неспецифическом простатите в секрете железы обнаруживаются белый стафилококк, стрептококк и кишечная палочка. Неправильно отождествлять высеваемые из секрета простаты микроорганизмы с этиологическим фактором заболевания, так как в большинстве случаев высеваемая флора является сапрофитной или относительно патогенной. Следовательно, хронический простатит является полиэтиологическим заболеванием.
Предрасполагающие факторы: местное или общее инфицирование, воспалительные заболевания смежных органов, переохлаждение, венозный застой в органах малого таза, неправильный режим половой жизни, половая слабость неурогенитального генеза.
Наиболее распространенным является мнение об уретрогенном пути инфицирования простаты. Оно подтверждается тем обстоятельством, что в большинстве случаев заболеванию предшествует или сопутствует уретрит. Проведенные анатомо-функциональные исследования простаты и уретры показали, что железа может инфицироваться разнообразной флорой во время полового контакта. При этом микроорганизмы восходят по уретре в разные стадии коитуса и не удаляются во время эякуляции.
Наряду с уретрогенным имеют место гематогенный и лимфогенный пути проникновения инфекционных агентов в простату, в частности, при наличии в организме очагов стафилококковой инфекции. Способствуют инфицированию простаты и уретральные манипуляции. Имеется определенная патогенетическая связь простатита и геморроя. Отмечено влияние на предстательную железу общей вибрации и тупой травмы, предрасполагающих к возникновению хронического простатита. Имеются данные о возникновении дисгормональных нарушений, в частности, умеренно выраженная андрогенная недостаточность и эстрогенизация гормонального фона.
Для клинико-морфологической характеристики хронического простатита практически оправдано пользоваться принятым в настоящее время делением заболевания на катаральную, фолликулярную и паренхиматозную формы. При катаральной форме воспалительный процесс поражает преимущественно выводные протоки железистых долек простаты. При фолликулярной—вовлечены главным образом отдельные дольки железы. Паренхиматозная форма характеризуется диффузным воспалением определенной зоны простаты с поражением выводных протоков, фолликулов и межуточной ткани. В воспалительный процесс может вовлекаться вся железа или одна из ее долей. Условность данного деления очевидна, поскольку у одного и того же больного обычно имеет место патоморфологическая картина, характерная для всех перечисленных форм. Правильнее говорить о преобладании изменений, характерных для той или иной формы.
В практике уролога весьма часто встречаются пациенты, предъявляющие жалобы, характерные для хронического простатита, но у них не удается выявить объективные признаки воспалительного или какого-либо иного поражения предстательной железы. Распространенный в отечественной литературе термин “конгестивный простатит” не отражает сущность болезни, поскольку у данной группы больных отсутствует воспалительный процесс.
Весьма неблагоприятно отражаются на функциональном состоянии предстательной железы нарушения различного характера в соседних с простатой органах, дизритмия половой жизни, длительно практикуемый прерванный коитус, расстройства кровообращения в области малого таза.
Клиническая картина хронического простатита отличается полиморфизмом. Описано более 100 симптомов, что зависит от длительности течения заболевания, чередования обострений и ремиссий и вовлечением в воспалительный процесс других органов мочеполовой системы.
Боли и парестезии различного характера и интенсивности в надлобковой и паховых областях, внутренней поверхности бедер, промежности, крестце, прямой кишке и наружных половых органах. Характерным является усиление болей после полового сношения. Боли могут носить иррадиирующий характер.
Нарушения половой функции проявляются преждевременной эякуляцией, ослаблением эрекции, пониженным и болезненным оргазмом. Следует отметить, что боли в момент эякуляции и нарушения оргазма, гемоспермия являются проявлениями не самого простатита, а сопутствующего везикулита, заднего уретрита, колликулита.
Расстройства мочеиспускания в форме учащенных и императивных позывов, болезненности в конце мочеиспускания. Последние симптомы свидетельствуют о вовлечении в процесс шейки мочевого пузыря и задней уретры.
Уретральные симптомы имеют место при сочетании простатита и уретрита. Это чувство жжения, зуд в уретре, слипание губок наружного отверстия мочеиспускательного канала, выделения гнойного или слизистого характера преимущественно перед утренним мочеиспусканием.
При длительном течении болезни отмечается быстрое утомление, снижение работоспособности, повышенная раздражительность и нарушение сна. В ряде случаев развивается типичная картина неврастении. У некоторых больных имеет место субфебрильная температура тела. Однако, возможно и малосимптомное течение заболевания. В ряде случаев длительное течение хронического простатита может осложниться склерозом шейки мочевого пузыря.
Намного чаще, чем при хроническом простатите, наблюдается поллакиурия, простаторея, чувство жжения в уретре во время мочеиспускания. Весьма характерно длительное, по каплям вытекание мочи после мочеиспускания, что связано с атонией и нарушением иннервации простаты.
Многие больные отмечают расстройства копуляции в форме ослабления эрекции, преждевременной и вялой эякуляции, понижения оргазма. Наблюдаются нарушения сна, снижение работоспособности, повышенная раздражительность и возбудимость.
Объективное обследование: При исследовании наружных половых органов важно выявить проявления часто встречающегося сопутствующего хронического уретрита: гиперемию, отечность и слипание губок наружного отверстия уретры, выделения гнойного или слизистого характера. Наличие слизистых или гнойных нитей в первой порции мочи при отсутствии изменений во второй порции подтверждает воспалительное поражение мочеиспускательного канала. Дается оценка развитию и состоянию полового члена, яичек и их придатков. Осмотр области заднего прохода и пальцевое исследование ампулы прямой кишки позволяют обнаружить, если это имеет место, наружные или внутренние геморроидальные узлы, трещины, воспалительные инфильтраты, новообразования.
Трансректальная пальпация предстательной железы имеет первостепенное значение в диагностике хронического простатита. Особое внимание обращается на размеры предстательной железы, форму, консистенцию, состояние границ, выраженность срединной бороздки, подвижность слизистой оболочки прямой кишки над железой, а также наличие локальной болезненности. В зависимости от формы заболевания и стадии воспалительного процесса может отмечаться как увеличение, так и уменьшение размеров всей железы или одной из ее долей. Для хронического воспалительного поражения простаты наиболее характерным является неоднородность консистенции железы за счет наличия очагов уплотнения, размягчения или западения. Важно сопоставить данные пальпации правой и левой долей простаты, обнаружение асимметричных изменений имеет большое диагностическое значение. Существенным моментом является наличие локальной болезненности, особенно в измененных участках железы.
При катаральной форме хронического простатита размеры железы обычно не изменены, реже она слегка увеличена за счет отека и гиперемии сосудов; поверхность ее гладкая, консистенция эластическая или дрябловатая, болезненность при пальпации обычно умеренная.
При фолликулярной форме простатита определяется увеличение размеров железы и участки уплотнений размером с просяное зерно, соответствующие пораженным фолликулам. Эта форма при хроническом течении процесса встречается редко.
Чаще имеет место паренхиматозная форма простатита, характеризующаяся деформацией и увеличением, реже уменьшением, размеров всей железы или одной из ее долей.Разнообразный характер морфологических изменений может проявиться увеличением одной доли и уменьшением другой, неоднородностью консистенции, наличием участков размягчения и западения. Контуры железы обычно нечеткие, срединная бороздка сглажена. Болевые ощущения при пальпации колеблются от незначительных до резко выраженных, что определяется стадией воспалительного процесса: боли усиливаются при альтеративных и экссудативных изменениях и уменьшаются при пролиферации.
 Микроскопия секрета простаты имеет особенно важное значение в диагностике заболевания. Определяют наличие лейкоцитов, эритроцитов, лецитиновых зерен, амилоидных телец, эпителиальных клеток, а также трихомонад. Содержание в секрете больше 10 лейкоцитов в поле зрения указывает на воспаление предстательной железы. Более совершенный способ—подсчет лейкоцитов в единице объема секрета простаты с использованием счетной камеры. В норме содержится до 300—600 лейкоцитов в 1 мм3 или, соответственно, 300000—600000 в 1 мл (1 см3). Повышенное содержание лейкоцитов в секрете простаты указывает на воспалительный процесс, однако, нормальное содержание лейкоцитов еще не исключает его наличия.
Микроскопия секрета простаты имеет особенно важное значение в диагностике заболевания. Определяют наличие лейкоцитов, эритроцитов, лецитиновых зерен, амилоидных телец, эпителиальных клеток, а также трихомонад. Содержание в секрете больше 10 лейкоцитов в поле зрения указывает на воспаление предстательной железы. Более совершенный способ—подсчет лейкоцитов в единице объема секрета простаты с использованием счетной камеры. В норме содержится до 300—600 лейкоцитов в 1 мм3 или, соответственно, 300000—600000 в 1 мл (1 см3). Повышенное содержание лейкоцитов в секрете простаты указывает на воспалительный процесс, однако, нормальное содержание лейкоцитов еще не исключает его наличия.
Так, при закупорке выводных протоков пораженных железистых долек секрет может оказаться неизменным. При подозрении на хронический простатит следует повторить исследование секрета простаты, если в последнем не было изменений. Нередко только повторные исследования, проводимые на фоне восстановления дренажа пораженных ацинусов в процессе лечения, выявляют признаки воспалительного процесса.
Определение содержания в секрете лецитиновых зерен, представляющих собой специфический продукт эпителия железы, имеет также диагностическую ценность. Уменьшение содержания лецитиновых зерен в секрете служит при хроническом простатите дополнительным диагностическим критерием. Определению лецитиновых зерен в нативном препарате секрета предстательной железы следует предпочесть более точную методику подсчета их количества в единице объема. Нормой для мужчин в возрасте 25—35 лет является содержание 5— 10 млн. лецитиновых зерен в 1 мл, а для более старшего возраста 3—5 млн. Имеет значение корреляция содержания лейкоцитов и лецитиновых зерен в секрете простаты. Преобладание альтеративных и экссудативных изменений в простате обычно сопровождается значительным повышением содержания лейкоцитов и уменьшением количества лецитиновых зерен.
Хроническому простатиту часто сопутствует воспалительный процесс в других мочеполовых органах. Поэтому следует проводить комплексное исследование мочеполовой системы. Весьма эффективен метод, состоящий в исследовании мочи, полученной тремя порциями, и секрета простаты. Часть утренней мочи больной выпускает непрерывной струёй примерно поровну в два сосуда, затем массажем простаты получают ее секрет и после этого предлагают полностью опорожнить мочевой пузырь в 3-й сосуд. Следовательно, третья порция содержит мочу с примесью секрета простаты. В каждой порции мочи из расчета на 1 мл определяют количество эритроцитов, лейкоцитов и соотношение “активных” и “неактивных” лейкоцитов. В норме содержится до 2000 лейкоцитов и 1000 эритроцитов в 1 мл мочи. Результаты анализа 1 порции мочи характеризуют состояние уретры, II—почек, верхних мочевых путей и мочевого пузыря, III—дополняют данные исследования секрета простаты.
Бактериологического исследования секрета простаты и определения чувствительности высеянной флоры к антибактериальным препаратам необходимы для диагностики и терапии хронического простатита Имеет значение не только установление типа микроорганизмов, но и их количественная оценка. Достоверным признаком инфицирования простаты является содержание в секрете более 1000 колоний микробов на 1 мл.
Дополнительные лабораторные методы исследования:
При хроническом простатите установлен ряд физико-химических и биохимических изменений секрета простаты, способных служить дополнительными диагностическими тестами. Так, имеется тенденция к сдвигу рН секрета простаты в щелочную сторону до 8,0—8,4 при норме 6,4—7,0. У подавляющего числа больных выявляются нарушения характера кристаллизации секрета простаты при отсутствии каких-либо признаков снижения инкреторной функции яичек.
Весьма информативно микроскопическое, биохимическое, бактериологическое и цитологическое исследование эякулята, плазма которого состоит из секрета простаты и семенных пузырьков примерно в равном соотношении. Оно имеет особенно важное значение в случаях, когда не удается получить секрет простаты путем массажа. При исследовании эякулята следует учитывать, что первые его порции содержат преимущественно секрет Куперовых желез и простаты, затем идет богатая сперматозоидами фракция придатков яичек и, наконец, секрет семенных пузырьков. Для хронического простатита свойственно ухудшение показателей подвижности сперматозоидов, реже возникает уменьшение их количества.
Косвенными показателями андрогенной насыщенности организма являются объем эякулята, уровень содержания в нем фруктозы, вырабатываемой семенными пузырьками, и лимонной кислоты, продуцируемой предстательной железой. В норме, при отсутствии нарушений инкреторной функции яичек, объем эякулята равен 3,0—3,5 мл, уровень содержания фруктозы составляет 150—500 мг%, а лимонной кислоты 300—500 мг%.
Эндоскопические исследования: Несмотря на современную тенденцию к ограничению инструментальных исследований в урологии, следует признать целесообразным выполнение уретроскопии каждому больному с длительно текущим воспалительным процессом в простате. Цистоскопия при этом заболевании имеет весьма строгие показания, ограниченные в основном случаями дифференциальной диагностики с хроническим циститом и аденомой простаты. Чаще применяют сухую уретроскопию, которая позволяет одинаково хорошо исследовать задний и передний отделы уретры, а также при необходимости произвести эндоуретральные манипуляции. Тотальная уретроскопия дает возможность подтвердить или отвергнуть наличие сопутствующего уретрита и выявить характерные для воспалительного поражения простаты изменения слизистой заднего отдела уретры и семенного бугорка, которые встречаются весьма часто. Последние проявляются гиперемией и зиянием устьев протоков железистых долек; наличием выбуханий на слизистой, ее гиперемией, отечностью и легкой кровоточивостью
Биопсия простаты: Хроническое воспаление простаты иногда приходится подтверждать путем пункционной биопсии. Этот метод показан, главным образом, при дифференциальном диагнозе с другими заболеваниями, в первую очередь, с раком предстательной железы. Биопсия простаты малотравматичная процедура, особенно при выполнении ее путем аспирации тонкой иглой промежностным или трансректальным доступом. Преимущество последнего состоит в возможности выбора наиболее пораженной зоны. Промежностный же путь обеспечивает полную стерильность и особенно пригоден для бактериологического исследования материала простаты.
Дифференцировать хронический простатит приходится не только с другими заболеваниями предстательной железы, но и соседних органов. Это касается, в первую очередь, рака и аденомы предстательной железы, нейровегетативной простатопатии, патологических изменений прямой кишки и окружающей ее клетчатки (геморрой, парапроктит, криптит, трещины заднего прохода и др.).
Лечение:
1. Применение комплекса терапевтических мероприятий.
2. Воздействие на все звенья этиологии и патогенеза заболевания.
3. Анализ и учет характера, активности, формы и степени распространенности процесса.
4. Использование психотерапии и симптоматических средств.
5.Индивидуальный подход при определении лечебной тактики с учетом психических и характерологических особенностей пациента.
6.Длительность терапии, упорство врача и больного в стремлении к выздоровлению.
Лечение хронического простатита направлено на ликвидацию инфекции, регрессию морфологических изменений и нормализацию функции простаты. Это решающий фактор профилактики возможных осложнений.
Общая схема средств и методов лечения хронического неспецифического простатита включает:
I. Соблюдение общего режима, диеты, гигиены половой жизни.
II. Противомикробная терапия.
1) Химиотерапевтические средства.
2) Антисептические средства.
III. Стимуляция неспецифической реактивности организма.
1) Аутогемотерапия.
2) Бактериальные полисахариды.
3) Биогенные стимуляторы.
4) Стимуляторы лейкопоэза.
IV. Витамины и общеукрепляющие средства.
V. Ферментные препараты.
VI. Гормоны коры надпочечников (глюкокортикостероиды) и препараты мужских половых гормонов (андрогены).
VII. Спазмолитические средства.
VIII. Анальгезирующие и противовоспалительные средства.
IX. Седативные и транквилизирующие препараты.
X. Воздействие на нейротрофические расстройства местно-анестезирующими средствами.
XI. Массаж простаты.
XII. Физиотерапия.
1) Теплолечебные процедуры.
2) Микроволновая (СВЧ) терапия.
3) Ультразвук, ультрафонофорез.
4) Электрофорез местно-анестезирующих средств.
5) Импульсные токи низкой частоты.
XIII. Санаторно-курортное лечение.
Больным хроническим простатитом назначают индивидуально подобранный режим труда и отдыха. Рекомендуется избегать гиподинамии, заниматься лечебной физкультурой и определенными видами спорта: лыжи, теннис, плавание, бег трусцой. На время лечения исключают алкоголь, пиво, холодные и газированные напитки, острые и пряные блюда. Следует избегать переохлаждения организма и простудных заболеваний. Особое значение имеет нормализация половой жизни, ее регулярность. Важно не допускать прерванных и пролонгированных половых сношений, избегать вынужденных перерывов половой жизни. Половые сношения запрещают только в периоды обострения воспалительного процесса или при проведении активной терапий, включающей местные воздействия. Возможные очаги дремлющей инфекции в организме (кариозные зубы, хронический тонзиллит, геморрой, фурункулез и др.) подлежат санации. Важно также нормализовать функцию кишечника. При уретральном инфицировании простаты проводится обследование и лечение половой партнерши.
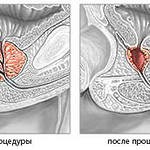 Массаж простаты: Один из самых старых, но не утративший своего значения способ лечения хронического простатита — массаж предстательной железы. Он улучшает кровообращение и трофику простаты, дренаж пораженных ацинусов, а также проникновение в железу антибактериальных препаратов. Следствием этого является активизация регрессии воспалительно-инфильтративных изменений в предстательной железе. Массаж простаты противопоказан при обострении хронического простатита и уретрита, патологических изменениях прямой кишки, микотическом простатите, повышении температуры тела, наличии камней в железе. Техника массажа простаты аналогична описанной методике получения ее секрета. Интенсивность и частота процедур определяются в каждом случае индивидуально. Важно учитывать следующие общие положения:
Массаж простаты: Один из самых старых, но не утративший своего значения способ лечения хронического простатита — массаж предстательной железы. Он улучшает кровообращение и трофику простаты, дренаж пораженных ацинусов, а также проникновение в железу антибактериальных препаратов. Следствием этого является активизация регрессии воспалительно-инфильтративных изменений в предстательной железе. Массаж простаты противопоказан при обострении хронического простатита и уретрита, патологических изменениях прямой кишки, микотическом простатите, повышении температуры тела, наличии камней в железе. Техника массажа простаты аналогична описанной методике получения ее секрета. Интенсивность и частота процедур определяются в каждом случае индивидуально. Важно учитывать следующие общие положения:
1. Чем более выражены изменения в простате, тем менее активным должен быть ее массаж.
2. Недопустим грубый массаж простаты, он может вызвать обострение и распространение воспалительного процесса. Критерием служит отсутствие болевых ощущений.
3. Процедура проводится дозированно. Начинается с менее интенсивных движений, а заканчивается более интенсивными.
Продолжительность массажа от 0,5 до 1,5 минут. В начале лечения массажи простаты обычно производят через день, затем 1—2 раза в неделю. Продолжительность курса составляет 3—8 недель.
Физиотерапия: В комплексном лечении больных, страдающих хроническим простатитом, большое значение принадлежит физиотерапии. Ее вид, режим и сроки воздействия определяются совместно урологом и физиотерапевтом с учетом особенностей течения заболевания.Весьма эффективны теплолечебные процедуры в виде грязевых, озокеритовых, парафиновых аппликаций на трусиковую зону и ректальных тампонов (для тампонов грязь подогревается до 40—50°, а “трусов” до 38—45°), а также сидячие ванны (температура 38—42°), горячие микроклизмы (80—100 мл, температура 48—50°), теплый восходящий душ. Основным механизмом действия теплолечебных процедур является тепловой эффект, который ведет к гиперемии сосудов, усилению кровообращения и активизации обменных процессов в тканях. Это способствует рассасыванию воспалительных инфильтратов, уменьшению болевых ощущений.Тепловым эффектом определяются также лечебные свойства диатермии, где действующим началом является высокочастотный, переменный ток, и индуктотермии (“коротковолновая диатермия”)—воздействие переменного магнитного поля высокой частоты. Под влиянием индуктотермии имеет место более глубокое и равномерное прогревание тканей, а также более сильный обезболивающий эффект по сравнению с диатермией. При хроническом простатите диатермия проводится с использованием ректального электрода, а индуктотермия—кабеля-электрода в форме диска, накладуемого на область промежности. Теплолечебные процедуры наиболее показаны при катаральной и фолликулярной формах хронического простатита.
Эффект лечебного действия микроволн (СВЧ терапия) определяется свойством сверхвысокочастотных электромагнитных колебаний вызывать образование эндогенного тепла и определенные физико-химические сдвиги в тканях живого организма. Микроволны в лечебных дозах обладают болеутоляющим, противовоспалительным, бактериостатическим действием; улучшают трофику тканей, стимулируют регенеративные процессы. Процедуры выполняются с использованием ректального электрода. Микроволновую терапию целесообразно применять, главным образом, при паренхиматозной и фолликулярной форме воспалительного поражения простаты.
В последнее время для лечения хронического простатита успешно применяется ультразвук. Он представляет собой механические колебания частиц среды, распространяющиеся в виде волн в неслышимом акустическом диапазоне частот, т. е. выше 16—20 кГц. Воздействие ультразвуком в малых дозах (0,4—0,6 Вт/см2) проявляется болеутоляющим, сосудорасширяющим, противовоспалительным и рассасывающим эффектом. Озвучиванию подвергается область промежности по лабильной методике при непрерывном режиме. В последние годы используется ректальный вибратор для непосредственного воздействия на предстательную железу.
Адекватное лечение хронического простатита приводит у подавляющего числа пациентов к клиническому выздоровлению или стойкой ремиссии. Для достижения этого необходимо проведение активной терапии в среднем в течение 5—6 месяцев.
Судить об излеченности хронического простатита представляется возможным только на основании комплекса показателей. Этими критериями являются:
1. Исчезновение жалоб и нормализация общего состояния больного.
2. Нормализация или улучшение данных пальпации простаты. При этом надо учитывать, что определенные морфологические изменения предстательной железы оказываются необратимыми, следовательно, нельзя ожидать полного восстановления пальпаторных показателей состояния простаты.
3. Стойкая нормализация состава секрета простаты.
4. Исчезновение возбудителя из секрета предстательной железы.
5. Нормализация уретроскопической картины.
6. Нормализация цитологической картины секрета простаты.